Een afscheidsbrief schrijven, dat had Pieter Omtzigt zich nooit voorgenomen. Hij is altijd van plan geweest zijn ambtstermijn van vier jaar keurig af te maken. Doordat het herstel van zijn burn-out moeizaam gaat, komt er dinsdag toch een einde aan zijn Kamerlidmaatschap, dat ruim twintig jaar duurde. Dat einde was bescheiden, maar liet hem niet onberoerd.
Na de stemmingen, met het lintje dat hij eerder die middag van Kamervoorzitter Martin Bosma kreeg opgespeld, liep Omtzigt de plenaire zaal van de Tweede Kamer binnen. De publieke tribune van die zaal was goedgevuld, onder andere met oud Tweede Kamervoorzitter Khadija Arib. Ook kreeg Omtzigt steun van alle NSC-bewindspersonen van het huidige kabinet, die zich in vak K hadden verzameld.
In de afscheidsbrief van Omtzigt, die Tweede Kamervoorzitter Bosma voordroeg, ging het veel over de toeslagenaffaire. Een onderwerp waarmee Omtzigt zich bij het grote publiek bekendmaakte als dossiervreter. “Met geen pen zijn de gevolgen te beschrijven voor de tienduizenden zieke arbeidsongeschikten die slachtoffer zijn van het systeem.”, zegt Omtzigt daarover in zijn afscheidsbrief. Ook geeft hij aan dat de kracht van de slachtoffers, waarvan er een aantal op de publieke tribune zaten om zijn afscheid van dichtbij mee te maken, voor hem de inspiratie was om door te gaan.
Toch stopt Omtzigt nu. In zijn brief schrijft hij “vervreemd te zijn van het politieke proces en het dagelijkse mediaspektakel.” Als voorbeeld daarvan noemt hij de recente ophef rondom de lintjes voor COA-vrijwilligers, die minister Faber niet wilde verstrekken: “We zijn onvoldoende zichtbaar bezig met oplossen van problemen van Nederland. Terwijl de tent hier in de fik staat als vijf lintjes niet worden ondertekend.”
Zijn afscheid uit de Tweede Kamer liet Omtzigt niet onberoerd: terwijl Bosma Omtzigt persoonlijk toesprak over zijn reputatie als dossiervreter, het feit dat beginnende politici tegen hem opkijken en het feit dat hij met 20 zetels voor NSC de “hoogste waardering heeft gekregen die je maar kan krijgen, namelijk waardering van de kiezer”, braken de tranen bij hem uit. Na de speech van Bosma barstte er een applaus van ruim een minuut los. Waarbij er ook nog eens vanaf de publieke tribune gezongen werd: “Pieter, bedankt! Pieter, bedankt!”. Een bescheiden afscheid misschien, na ruim 20 jaar Kamerlidmaatschap, maar wel eentje waarbij nog maar eens duidelijk werd dat Omtzigt bij velen een geliefd kamerlid was.
Einde aan tijdperk Omtzigt: “Vervreemd van het politieke proces”
Max Verstappen scheurt incognito over de Nürburgring: wat brengt de toekomst na de Formule 1?
Wie afgelopen weekend de Formule 1 miste in de week tussen Grand Prix-races, kon Max Verstappen onverwachts toch in actie zien. Maar dan niet in een Formule 1-auto, maar in een GT3-auto op de Nordschleife in Duitsland. De viervoudig wereldkampioen had zich ingeschreven onder een valse naam, maar toen de auto’s eenmaal de baan op gingen op de Nürburgring, hadden de aanwezige toeschouwers het al snel door: in de auto zat niet ‘Franz Hermann’ maar de viervoudig wereldkampioen.
“Dat deed hij om de aandacht ervoor te ontwijken, zodat er niet al te veel media en mensen op afkomen”, zegt Ziggo Sport-racecommentator Rick Winkelman. En zo kwam de test van Verstappen uit de lucht vallen in Duitsland. Maar dat niet zonder reden, want de kans dat we Verstappen nog terug gaan zien op dit circuit in een andere raceklasse is volgens Winkelman aanwezig: “Max is een echte raceliefhebber. Ik zie hem zeker meedoen aan de 24 uursrace van de Nürburgring of Le Mans in de toekomst, wellicht na zijn F1-carrière. Hij heeft al eens aangegeven dat de Nürburgring tot zijn favoriete circuits behoort, omdat het ’s werelds langste racecircuit is met enorm veel uitdagende bochten. Dus weet ik bijna zeker dat, het eens gaat gebeuren, de vraag is alleen wanneer.”
Raceklasse
Dat we Verstappen dus in de toekomst vaker in zijn Ferrari 296 GT3 zullen zien is haast een zekerheidje. Toch moet hij dan wel eerst een speciale licentie halen, waar de testen op de Nürburgring van afgelopen weekend een opmaat voor waren. Zou hij ooit willen meedoen aan de 24 uursrace op de Nordschleife, komt er nog wat meer bij kijken. Alex Brundle, autocoureur uit Groot-Brittannië en zoon van Formule 1-commentator Martin Brundle, zegt op X dat als Verstappen wil deelnemen aan een GT3-race (op de Nürburgring), dat hij eerst minimaal twee races moet rijden van veertien ronden in die klasse om de benodigde A-licentie te krijgen.
Volgens Winkelman zou dat geen obstakel moeten vormen voor de viervoudig wereldkampioen: “Dat is een fluitje van een cent voor een coureur van het kaliber van Max, maar de test van afgelopen weekend geeft zeker aan dat dit eraan zit te komen.”
Triple Crown
De grote vraag is dan of Max ook voor de befaamde Triple Crown gaat: een titel die een autocoureur krijgt wanneer hij de Grand Prix van Monaco, de 24 uur van Le Mans én de Indy 500 heeft gewonnen. Eén van die prijzen heeft Max al op zak.
Maar, daar heeft Winkelman een harder hoofd in: “Dat zie ik hem dan toch weer niet doen, vanwege de veiligheid. De IndyCar raceklasse gaat op topsnelheid harder dan Formule 1 auto’s en de race in Indianapolis bestaat uit een ovale circuit, waardoor crashes vaak harder en gevaarlijker zijn dan in andere raceklasses. Zijn privésituatie is natuurlijk recent veranderd en hij heeft al eerder aangegeven zijn leven daar niet voor te willen riskeren, dus zie ik dat nog niet zo snel gebeuren.” Het gevaar achter de wereldberoemde Indy 500 in de IndyCar-klasse lijkt vooralsnog dus geen optie voor Verstappen.
Hardlopers nog niet gewend aan warmte: ‘Weinig tijd gehad voor voorbereiding’
Hardlopers hebben te weinig tijd gehad om zich voor te bereiden op de hogere temperaturen. Dat zegt sportarts Guido Vroemen. Bij de halve marathon in Leeuwarden overleed zondag een hardloper vlak voor de finish en bij de marathon in Leiden werden sommige hardlopers onwel. Toch zijn volgens sportarts de temperaturen van dit weekend niet te hoog om hard te lopen
“Er zijn ook mensen die lopen met veertig graden, bijvoorbeeld bij een triatlon op Hawaii”, zegt Vroemen. “Maar het is vroeg in het jaar en het is nog niet heel warm geweest. Of de mensen die flauwvallen, mankementen hebben, weten we vaak niet”, zegt de sportarts. “De hardlopers gaan soms over hun eigen grenzen heen. Vanuit de sportgeneeskunde richten we ons op de risicofactoren van mensen. We kijken naar het hart en het bloedritme. Ook kijken we naar hoe die factoren werken als mensen zich inspannen. Maar daar heb je niet alles mee afgedekt”, zegt Vroemen. “Als er tijdens het oefenen niks gebeurt, kan dat wel gebeuren tijdens de wedstrijd.”
Het verschil zit hem ook volgens de arts ook tussen een vijf kilometer-loop en een (halve) marathon: “Als iemand vijf kilometer loopt, kan die ervoor kiezen om zo hard mogelijk te gaan. Mensen willen dan harder lopen en een snellere tijd neer zetten. Dan produceer je veel meer warmte van binnenuit. Bij een (halve) marathon moet je meer doseren met snelheid,” zegt Vroemen. “Als je meer beweegt, dan ga je zweten en dat verdampt. Maar tijdens zo’n loop kan de warmteproductie zo toenemen, dat je het niet meer kwijt kunt raken. Dan neemt de temperatuur toe.”
Symptomen om te stoppen
Dat kun je volgens de arts voelen als hardloper. Enkele alarmerende signalen zijn volgens de arts coördinatieproblemen, niet scherp zien, hoofpijn en misselijk zijn. “Als je dat voelt moet je stoppen, aan de kant gaan en afkoelen.” Volgens Vroemen werkt dan één ding: koelen met ijskoud water. Veel hardloopevenementen nemen maatregelen. “Als je als organisatie weet dat het warm wordt, is het geen grote moeite om maatregelen te nemen en mensen af te koelen wanneer nodig.”
Merz na tweede stemronde toch bondskanselier: Hoe stabiel is de nieuwe coalitie?
72 dagen na de Duitse bondsdagverkiezingen werd gisteren toch de dag: Olaf Scholz (SPD) maakt plaats voor Friedrich Merz, de leider van CDU/CSU, de grootste partij tijdens de afgelopen bondsdagverkiezingen. Het liep toch anders dan normaal: tijdens de eerste stemronde die normaal gesproken een formaliteit is, werd geschiedenis geschreven.
Om benoemd te worden tot bondskanselier, had Merz 316 stemmen nodig. Hij kreeg er dinsdagochtend zes te weinig, terwijl de beoogde coalitie van de christendemocratische CDU/CSU en sociaaldemocratische SPD samen 328 zetels heeft. Later op de dag werd Friedrich Merz na een tweede stemronde toch met een meerderheid aangenomen als bondskanselier. Toen kreeg hij 325 stemmen, 9 meer dan nodig.
“Deze moeilijke beginfase laat interne spanningen in beide partijen zien die al in aanloop naar dit historische moment merkbaar waren,” zegt Max van Tongeren, Duitsland Expert als onderzoeker verbonden aan het lectoraat Weerbare Democratie van Hogeschool Saxion. “We zien hier wat er gebeurt als twee partijen moeten samenwerken die dat wel eerder hebben gedaan, maar nu vooral de verantwoording voelen ondanks inhoudelijke verschillen en een verstandshuwelijk aangaan”
Duitsland heeft een nieuwe eerste minister, maar hoe stabiel is de coalitie onder hem eigenlijk als de eerste stemming al niet aangenomen wordt? Volgens Paul Bovend’Eert, hoogleraar staatsrecht aan de Radboud Universiteit, hangt het ervan af hoe de nieuwe partijleiders van de coalitiepartijen zich gaan “manifesteren als politiek leiders.” Friedrich Merz is namelijk in 2022 na twee eerdere pogingen fractievoorzitter van CDU/CSU geworden. Sinds 2021 staan Saskia Esken en Lars Klingbeil samen aan het roer van SPD. Dat maakte de afgelopen landelijke verkiezingen de eerste voor hen alle drie als partijleiders.
In Duitsland zijn er veel minder partijen dan in Nederland. En de partijen die er zijn, zijn vaak veel groter. Dat komt mede doordat er daar een kiesdrempel van 5% geldt. Vanwege die kiesdrempel zie je volgens Bovend’Eert de versplintering die in Nederland wel veel voorkomt daar niet: “Een afsplitsing haalt die kiesdrempel van 5% niet. Dus je houdt binnen die grote partij verschillende stromingen en dat zie je nu – na de eerste stemming over Merz – terug.” Stromingen binnen partijen zijn volgens Bovend’Eert wel goed voor de democratie: “In Nederland zijn kamerleden een beetje stemvee, de meerderheid is vaak van tevoren al dichtgetimmerd. In Duitsland is dat minder het geval.” Dat is altijd al zo geweest. Bovend’Eert: “Ook Merkel had hier – toen ze van 2005 tot 2021 bondskanselier was – last van. Ze had bepaald niet alle steun van haar partijgenoten binnen de CDU.”
Van Tongeren vult aan: “Merz vertegenwoordigt de conservatieve vleugel van de CDU, wat een duidelijke breuk betekent met het middenveldbeleid van Merkel. Dat maakt zijn positie binnen de eigen partij al complex. De SPD zit bovendien in een identiteitscrisis na vier jaar regeren onder Scholz, waarin ze veel van hun sociale agenda hebben moeten inleveren voor compromissen.”
Volgens Bovend’Eert zullen er binnen zulke grote partijen altijd meningsverschillen zijn. Maar dat dat bij de stemming over de Bondskanselier al zo duidelijk werd, was volgens hem wel heel bijzonder. Toch denkt Bovend’Eert dat dit nu nog niets concreets zegt over hoe de samenwerking tussen de twee partijen gaat verlopen. CDU/CSU en SPD zijn volgens hem echte bestuurderspartijen met veel ervaring in samen met elkaar regeren.
Het feit dat er in de eerste ronde door coalitiegenoten van Merz tegen zijn benoeming werd gestemd, zou volgens Bovend’Eert gezien kunnen worden als een symbolisch statement: “Dat is aannemelijk, zeker gezien het feit dat er in de tweede stemronde alsnog voor de benoeming van Merz is gestemd.”
“Het is een signaal vanuit de coalitiefracties dat niet iedereen verguld is met zijn bondskanselierschap en hoe dat wordt ingevuld, inhoudelijk en qua personele bezetting”, analyseert Van Tongeren. “Ze willen Merz direct laten weten dat deze samenwerking geen blanco cheque is. In de Duitse politiek zijn dergelijke signalen belangrijker dan men in Nederland vaak denkt. Het laat zien dat de SPD bereid is om grenzen te stellen aan hun bereidheid tot compromissen, vooral als het gaat om sociale zekerheid en arbeidsmarktbeleid.”
Dat deze regeerperiode een spannende gaat worden, is voor Bovend’Eert duidelijk: “De aankomende regering heeft een krappe meerderheid in de Bondsdag.”
Bovend’Eert denkt ook dat het signaal van dinsdagochtend een teken is dat er goede compromissen gesloten moeten worden: “Dat is de enige manier waarop een coalitie stabiel moet blijven, zeker na wat er dinsdagochtend is gebeurd. Het feit dat je een meerderheid hebt als je gekozen wordt, wil niet zeggen dat je regering stabiel gaat zijn.”
“Een bijkomende uitdaging,” vult Van Tongeren aan, “is de economische situatie in Duitsland. De industriële motor van Europa sputtert, en de coalitie zal impopulaire besluiten moeten nemen over investeringen, energiebeleid en arbeidsmarkthervormingen. Dat zet de interne samenhang binnen beide partijen onder druk, en vraagt om sterk leiderschap van Merz, die tot nu toe vooral bekend staat als scherp debater en niet zozeer als bruggenbouwer.”
De komende maanden zullen bepalend zijn voor het leiderschap van Merz en de samenwerking met de SPD. Van Tongeren: “Merz wil laten zien dat hij kan leveren. Hij heeft al ontzettend lang gewacht op dit moment, niet alleen sinds de verkiezingen, maar sinds eind jaren ’90. Hij zal zich willen bewijzen en deze valse start zo snel mogelijk willen vergeten.”
De eerste hobbel is genomen, maar het echte werk begint nu pas. Wat deze coalitie nodig lijkt te hebben, is politieke lenigheid, vertrouwen en bovenal de bereidheid om bruggen te bouwen binnen én tussen partijen. Want, zoals Bovend’Eert benadrukt: “Een meerderheidsregering is pas echt stabiel als ze gedragen wordt door meer dan alleen cijfers.”
AUDIO| Oorlog in Gaza en Oekraïne versterkt keuze voor het leger onder jongeren
Het aantal aanmeldingen voor het leger is de afgelopen jaren gestegen, dat meldt een woordvoerder van het ministerie van Defensie. In 2019 waren er 1575 aanmeldingen voor de algemene basisopleiding voor het leger. Deze opleiding is voor iedere militair verplicht. Het aantal aanmeldingen steeg in 2024 naar 2449. Voor jonge militairen in opleiding spelen onder andere de oorlogen in Gaza en Oekraïne een rol, zo ook op de legerbasis in Ermelo.
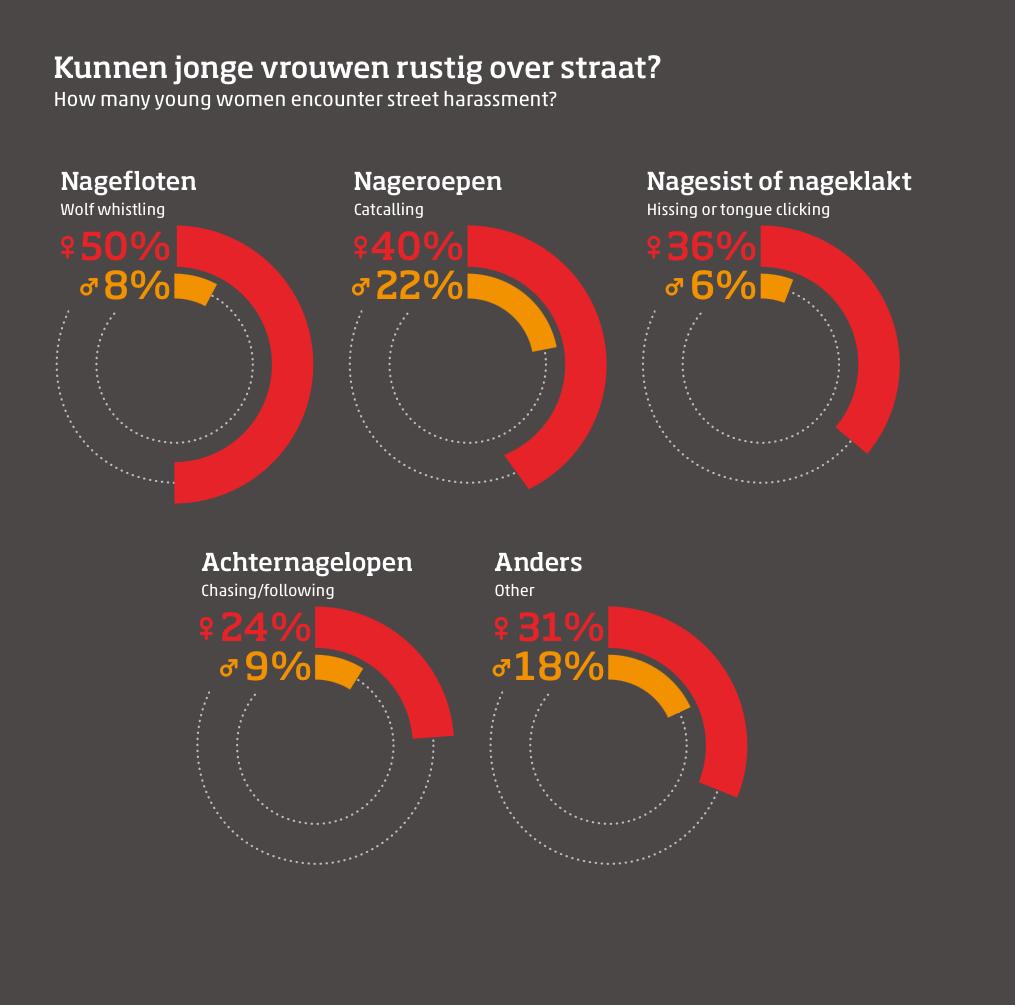
‘Lach nou maar, anders zorg ik er wel voor dat je gaat lachen,’ – straatintimidatie blijft
Je loopt naar huis, hoort voetstappen achter je. Een opmerking die zogenaamd een compliment is, wordt gevolgd door een angstaanjagende blik. Misschien is het niets. Misschien ook wel. Voor veel vrouwen is dit geen uitzonderlijke situatie, maar dagelijkse realiteit. Straatintimidatie is in Nederland nog steeds een hardnekkig probleem. Uit onderzoek van Plan International (2023) blijkt dat 83% van de jonge vrouwen tussen de 15 en 25 jaar te maken heeft gehad met seksueel ongewenst gedrag op straat.
De 22-jarige Lisa uit Tilburg weet als geen ander hoe het voelt om bedreigd te worden op straat. “Ik liep naar huis na mijn werk, het was nog geen negen uur ’s avonds. Een man kwam naast me fietsen en begon me vragen te stellen. Toen ik niet reageerde, werd hij boos. ‘Lach nou maar, anders zorg ik er wel voor dat je gaat lachen,’ zei hij. Ik voelde me zó onveilig.” Sindsdien vermijdt Lisa bepaalde straten, en stuurt ze altijd haar locatie naar een vriendin als ze alleen naar huis loopt. “Ik ben blij dat ik heelhuids thuis ben aangekomen die nacht. En het allerergste is eigenlijk nog dat dit niet de eerste keer is dat zo iets gebeurt.”
Straatintimidatie kent vele vormen: sissen, naroepen, klikken met tong, achtervolgen of zelfs betasten. Volgens het CBS (2021) voelt 45% van de jonge vrouwen zich wel eens onveilig in het openbaar. Per 1 juli 2024 is seksuele intimidatie in het openbaar strafbaar gesteld, en kun je officieel een boete ontvangen voor deze misdaad.
“Toen ik er iets over zei, riep hij: ‘Wat nou, het is toch een compliment?’”
De 19-jarige Emma uit Den Bosch werd tijdens het uitgaan lastiggevallen. “Een man bleef me volgen, ook toen ik duidelijk liet merken dat ik geen interesse had. Toen ik hem vroeg om weg te gaan, begon hij me uit te schelden. ‘Wat nou, het is toch een compliment?’ zei hij. Normaal accepteer ik complimenten van vreemden wel, maar dit was geen compliment. Dit was dreigend.”
Emma besloot het te melden bij de politie, maar kreeg te horen dat er weinig gedaan kon worden. “Dat voelde als een tweede klap. Alsof ik het allemaal groter heb gemaakt in mijn hoofd en mijn gevoel er niet toe deed.”
Roep om actie
Organisaties als ‘Fairspace’ of ‘Voel jij je veilig!’ pleiten voor bewustwording én actie. Ze zetten zich in voor het bespreekbaar maken van intimidatie. Ook zijn er initiatieven zoals de ‘StopApp’, waarmee slachtoffers straatintimidatie kunnen melden bij gemeenten en zo herkenning kunnen creëren in bepaalde regio’s.
Zowel Lisa als Emma hopen dat hun verhalen anderen helpen om zich uit te spreken. “Ik wil niet dat iemand zich zo moet voelen als ik,” vertelt Lisa. “Als we blijven zwijgen, verandert er niets.”
Held naast het Veld: positief vanaf de zijlijn
Afgelopen zaterdag was het bij acht sportclubs in Eindhoven Held naast het Veld. Een initiatief om ouders aan te sporen positief te coachen vanuit de zijlijn, want dat gebeurt nog niet altijd.
Ook voetbalvereniging Brabantia deed mee aan de actie.
Studenten willen coschappen op de schop nemen, maar is dit wel een mogelijkheid?
“Geniet er maar van, want vanaf de coschappen heb je geen leven meer.” Studenten roepen om verandering, maar worden ze wel gehoord? Universiteiten proberen te helpen, maar door de complexiteit van het vak gaat dit moeilijk.
De nachtmerrie van de student
Coschappen zijn voor studenten de manier om medische ervaring op te doen door te werken in een ziekenhuis. De opbouw hiervan verschilt per universiteit, maar de totale duur is ongeveer twee jaar. Een medische opleiding volgen is al een heel karwei, waarbij je in zijn geheel ongeveer 22 jaar kwijt bent. En dat staat dan naast de intensiteit van de geneeskundeopleiding. Steeds meer studenten stoppen vroegtijdig met hun opleiding door de gigantische stress die ze ervaren. Een grote factor in deze kwestie zijn de coschappen. Voor veel studenten is dit de hel op aarde, zoals voor Dirk Cornelis – ex-medisch student – die zegt: “Geniet er maar van, want vanaf de coschappen heb je geen leven meer.” Door de hoge druk, de afhankelijkheidspositie van de co (de student die als coassistent meeloopt), de lange wachttijden en de prestatiedrang is een burn-out vanzelfsprekend. Daarom vragen veel studenten om verandering in de opbouw van deze coschappen.
Ziekenhuizen machteloos
Ziekenhuizen zijn natuurlijk de locatie waar de coschappen plaatsvinden. Als centraal punt zijn ze een belangrijke plek voor verandering, maar zo simpel is het niet. De regelgeving van coschappen ligt niet centraal bij de ziekenhuizen zelf. Zo kunnen ze niets aanpassen aan de kernregelgeving of de eindtermen van de coschappen. Het ziekenhuis heeft wel de macht om verschillende dingen zelf te bepalen, zoals: het rooster en werktijden (binnen redelijke grenzen), welke taken de co mag uitvoeren, begeleiders aanwijzen en eigen toets- of beoordelingsmomenten toevoegen (zolang die binnen de grenzen van de opleiding vallen). Naast deze paar voorbeelden kan het ziekenhuis zelf niet veel aanpassen aan de coschappen. Dus de duur, inhoudelijke doelen en beoordelingscriteria staan buiten hun macht om aan te passen. De enige manier waarop een ziekenhuis aanpassingen kan doorvoeren, is in overleg met de universiteit zelf.
De Universiteit probeert te helpen
Door de vele klachten van studenten zijn er de afgelopen jaren een paar dingen aangepast. Zo heeft de Erasmus Universiteit Rotterdam maatregelen genomen rondom de werk- en studiedruk. Zo krijgt de co elke week een halve dag (vier uur) zelfstudietijd tijdens de coschappen. Ook mogen ze geen avond- of nachtdienst draaien als ze de volgende ochtend een toets hebben. Daarnaast zijn ze de volledige dag na het nemen van een toets vrij. Jammer genoeg zijn niet alle veranderingen goed. Zo zijn de wachttijden voor coschappen weer toegenomen. De gemiddelde wachttijd is gestegen naar negen maanden. En bij sommige universiteiten, zoals de Radboud Universiteit Nijmegen en de Universiteit van Amsterdam, lopen de wachttijden op van 11 maanden tot 14,5 maanden. Er is verandering te zien binnen de regelgeving maar dit gaat erg langzaam.
Waarom gaat het zo stroef?
Waarom is het zo moeilijk om coschappen aan te passen? Er zijn veel factoren die komen kijken bij deze vraag. Zo is er een complexe structuur van belanghebbenden die om de regelgeving draaien. De partijen – universiteiten, organisaties zoals de NVAO (Nederlandse-Vlaamse Accreditatieorganisatie) en overheidsinstanties zoals OCW en VWS (Ministerie van Onderwijs, Cultuur en Wetenschap en het Ministerie van Volksgezondheid, Welzijn en Sport) – hebben allemaal hun eigen belangen. En om een aanpassing door te voeren, moeten ze het bijna allemaal eens zijn met het besluit. Ook moeten de aanpassingen niet interfereren met het leerproces van de co en de veiligheid van de patiënt. Zelfs een kleine aanpassing moet formeel worden goedgekeurd. Dit betekent dat de wijzigingen langs de NVAO moeten gaan, die controleert of de aanpassing geen negatieve impact heeft op de opleiding. Zo zijn de eindtermen landelijk vastgelegd in het Raamplan Artsopleiding. Ook is er een maatschappelijke verklaring voor de stagnatie binnen coschappen, die vaak voorkomt in NVAO-rapporten: “Mensen zijn bang voor kwaliteitsverlies.” Dus wil men wel verandering maar dit gaat langzaam en het kernprincipe van coschappen kan niet aangepast worden.
Eindhovense weerbaarheidstraining steeds vaker ingezet op scholen
Terwijl seksuele voorlichting op scholen steeds vaker weerstand oproept, zijn trainingen over seksuele weerbaarheid razend populair in Eindhoven. In vijftig klassen leerden kinderen en jongeren vorig jaar hun grenzen aan te geven. De belangstelling groeit, maar subsidie van de gemeente Eindhoven blijft achter.
De Week van de Lentekriebels verliep dit jaar op zijn zachtst gezegd turbulent. Kenniscentrum Rutgers spande een kort geding aan tegen de extreem-conservatieve organisatie Civitas Christiana wegens het verspreiden van laster over het programma van deze themaweek. Daarnaast is op zo’n 138 basisscholen door ouders verzocht om hun kind buiten de lessen te laten waarin het onderwerp seksualiteit wordt behandeld. Dit blijkt uit een nieuw rapport, opgesteld door Rutgers samen met DUO Onderwijsonderzoek & Advies.
Weerbaarheid
Ouders bieden vrijwel geen verzet als de lessen gaan over weerbaarheid, in tegenstelling tot andere onderwerpen. Dit komt naar voren in hetzelfde rapport van Rutgers. In groep 1 t/m 5 van basisscholen gaan lessen over seksuele vorming steeds vaker over het respecteren en aangeven van je grenzen. Ouders hebben vooral moeite met seksuele voorlichting in het algemeen, of specifiek lessen over diversiteit. Dat terwijl thema’s als weerbaarheid, zelfbeeld en consent bij protesterende ouders juist de minste weerstand oproepen.
No Shhhame!
,,Ik snap wel dat ouders soms steigeren bij het woordje ‘seks’ in seksuele voorlichting’’, zegt Lotte Heemskerk, preventiemedewerker bij het Expertisecentrum Mensenhandel en (jeugd)Prostitutie. Dit kenniscentrum is onderdeel van de Eindhovense welzijnsorganisatie Lumens. Heemskerk geeft de voorlichting No Shhhame! op basisscholen in Eindhoven, en ziet steeds meer aanvragen binnenkomen. ,,Wanneer je seksuele voorlichting op weerbaarheid gooit, vinden ouders het juist heel belangrijk.’’
Vlaggensysteem
In de klas stelt Heemskerk vragen die normaal onbesproken blijven: ‘Wat doe je als een kind zomaar met zijn piemel zwaait?’ of ‘Moet je toestemming vragen voor een knuffel?’. Deze methode is gebaseerd op het Vlaggensysteem: een door het RIVM goedgekeurde methode om risicovolle situaties in te kunnen schatten. Aan de hand van zes contactregels, zoals wederzijdse toestemming en vrijwilligheid, leren kinderen wat wel en niet oké is. Op dit moment is nog niet bewezen dat deze methode daadwerkelijk seksueel grensoverschrijdend gedrag voorkomt. Het onderzoek dat naar deze methode is gedaan, bewijst voornamelijk dat het Vlaggensysteem zorgt voor het beter bespreekbaar maken van seksueel misbruik.
Blootfoto’s
Ook is een selfiechallenge onderdeel van de voorlichting, waarin kinderen bespreken wat je wel en niet online deelt, en waarom een naaktfoto strafbaar kan zijn. Heemskerk: ,,Er is geen goed of fout. Daarnaast hoort het sturen van een spannende foto voor sommige jongeren bij een gezonde seksuele ontwikkeling. De risico’s liggen vooral bij het misbruik maken van die foto’s. Kinderen schrikken als ze horen dat het strafbaar is om iemands blootfoto te delen.’’
Online seksueel geweld
Bewustwording, over bijvoorbeeld de strafbaarheid van online seksueel geweld, is een goede manier om dit te bestrijden. Dit blijkt uit het Rapport Online Seksueel Geweld dat vorige maand is verschenen. Verschillende organisaties zoals Fonds Slachtofferhulp en Centrum Seksueel Geweld brengen hierin de problemen van online seksueel geweld in kaart. Volgens de Nationaal Rapporteur wordt er in Nederland te weinig gedaan aan preventie van seksueel geweld tegen kinderen.
Dat de focus meer op online geweld moet liggen, is niets nieuws. In 2020 berichtte het Nederlands Forensisch Instituut al dat jonge slachtoffers van seksueel misbruik steeds vaker via sociale media in contact komen met de dader.
Basisscholen
In eerste instantie werd No Shhhame! alleen aangeboden aan jongeren, maar eigenlijk is dit al te laat. Heemskerk: ,,Je hebt te maken met kinderen van 13 die al een hele hoop voorlichting gemist hebben, en deze lang niet altijd thuis krijgen. We zijn daarom met een pilot gestart op basisschool De Driestam. Deze werd enthousiast ontvangen. Van de Rotary Club kregen we een donatie, zodat we op meer basisscholen konden draaien.’’ In 2024 gaf Heemskerk zo’n vijftig voorlichtingen, waarvan dertien op basisscholen.
Subsidie
Om de voorlichting kosteloos aan scholen te kunnen blijven bieden, is meer subsidie nodig. Nu nog kunnen scholen gratis gebruikmaken van No Shhhame!, in de toekomst moeten ze hiervoor betalen. Dit verhoogt de drempel voor scholen die andere prioriteiten hebben. Heemskerk: ,,Begin dit jaar is meer budget aangevraagd. Dit is door de gemeente voor 75% gekort. Volgens hen is het plafond bereikt en krijgen andersoortige projecten voorrang.’’
Reactie
Een woordvoerder van de gemeente Eindhoven beaamt de onvolledige toekenning: ,,De gemeente vindt seksuele voorlichting belangrijk, alleen valt No Shhhame! hier niet helemaal onder, omdat zij zich specifiek focussen op risico’s en gevaren van seksueel grensoverschrijdend gedrag. De training valt onder een potje voor projecten die de sociale basis versterken; dit budget is niet toereikend.’’
Heemskerk: ,,No Shhhame! is inderdaad ontstaan vanuit een speciale training gericht op het voorkomen van seksuele uitbuiting bij vrouwen. Maar in een tijd als deze, met alle online confrontaties, is het zó belangrijk dat kinderen al van jongs af aan over weerbaarheid leren. Als wij de kans en middelen krijgen om dit op zoveel mogelijk scholen te doen, heeft dat een enorme impact op mensenlevens.’’
Eftelingfans over aanstaande heropening van geliefde achtbaan: ‘Ik hoop wel dat ze bepaalde dingen smoother en beter hebben gemaakt’
De Vliegende Hollander in de Efteling gaat na maanden aan onderhoud aankomend weekend eindelijk weer open. Dit keer met een extra scene en een grotere uitgang met souvenirwinkel. Inmiddels is het themagebied al uit de stijgers. De liefhebbers van het pretpark kijken ernaar uit, de achtbaan is immers een attractie die veel onderhoud vereist.
De Vliegende Hollander, een darkride en achtbaan in één, volgt het verhaal van VOC kapitein Willem van der Decken. Hij vaart met Pasen uit met zijn schip, waarna hij vervloekt wordt eeuwig de zeeën te bevaren. Sinds 2007 is deze attractie al open voor bezoekers, maar is regelmatig toe aan een onderhoudsbeurt.
‘Ik hoop dat ze die lift nu wel goed hebben gekregen, zodat ze minder storing hebben,’ vertelt Lisa (18). Ze is al jaren liefhebber van het park en heeft sinds dit jaar een abonnement. De Vliegende Hollander heeft al sinds de opening in regelmatig last van technische problemen, waaronder problemen met de lift die de bezoeker naar het hoogste punt brengt. ‘Voor de rest ben ik benieuwd of de nieuwe souvenirs een beetje betaalbaar zijn.’
Ook Lucas uit Nijmegen klinkt enthousiast. Hij heeft al ruim zes jaar een abonnement en komt vrijwel elke maand in de Efteling. ‘Ik verheug me daar wel op, want het blijft een van mijn favoriete attracties.’ Ook hij refereert naar de vele technische problemen die voorkomen. ‘Ik hoop wel dat ze bepaalde dingen smoother en beter hebben gemaakt.’
‘Ik ben wel erg enthousiast dat er nog steeds veranderingen in attracties zoals de Hollander gebeuren,’ zegt Damian (21), die sinds begin dit jaar en abonnement heeft. Sinds vorig jaar worden er nieuwe elementen en scenes toegevoegd aan de attractie. Zo komt er in de toren van het gebouw een nieuwe scène. Hier neemt de bezoeker een kijkje in het vervloekte schip. ‘Het toont dat de Efteling graag moeite in het park steekt.’ Verder vertelt hij dat hij de ervaring die de veranderingen met zich meebrengen erg kan waarderen. ‘Ik ga dan met de vriendin die mij overtuigd heeft een abonnement te nemen. Zij kan dan alle details aanwijzen die nieuw zijn.’
De Vliegende Hollander en het gebied eromheen waren een hele tijd gesloten. Zo heeft de eetgelegenheid naast de achtbaan, De Kombuys, ook een opknapbeurt gekregen. Vorige week is dan eindelijk het pad dat langs de attractie loopt weer vrijgegeven. Sinds kort is het hele gebied weer open en is de nieuwe uitgang ook zichtbaar. Zo staat er een overkapping met daarnaast twee borstbeelden in houten kisten. De rest van het gebouw heeft duidelijk een opknapbeurt gehad. Het hout in het dak blinkt bijna in de zon.

De Vliegende Hollander zelf is aankomende zaterdag, de dag voor Pasen, weer te bezoeken.












